子宫肌瘤是女性生殖器官常见的良性肿瘤,常见于30~50岁妇女,20岁以下少见。绝大多数子宫肌瘤是良性的。但由于子宫肌瘤倾向于多发,因此,在育龄女性,随着年龄增长,肌瘤可能逐渐增大增多,肌瘤剔除手术亦有可能复发。子宫肌瘤的恶变(即肉瘤变)率很低,约为0.4-0.8%。但仍需警惕恶变风险。
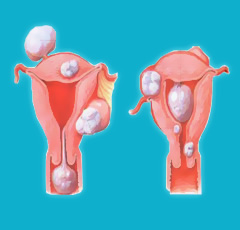
子宫肌瘤有无症状及其轻重,主要决定于肌瘤的部位、大小、数目以及并发症。有的肌瘤小、生长缓慢、无症状,可以终生未被发现。近年由于B型超声检查的广泛应用,不少患者是因常规查体,经B超检查发现有子宫肌瘤,而其本人并无症状。多数患者是因有症状而来就医。子宫肌瘤常见的症状有子宫出血、腹部肿块、阴道溢液、压迫症状等。
1、子宫出血:子宫出血是子宫肌瘤常见的症状。临床可表现为月经过多,出血有周期性,经量增多,往往伴有经期延长,此种类型出血多见;月经频多,月经周期缩短,月经量增多;不规则出血,月经失去正常周期性,持续时间长,时多时少且淋漓不断,多见于黏膜下肌瘤。子宫出血以黏膜下肌瘤及肌间肌瘤为多见,浆膜下肌瘤很少引起子宫出血。
2、腹部肿块:子宫位于盆腔深部,肌瘤初起时腹部摸不到肿块。当子宫肌瘤逐渐增大,使子宫超过了3个月妊娠大小,或位于子宫底部的浆膜下肌瘤较易从腹部触及。肿块居下腹正中部位,实性、可活动但活动度不大、无压痛、生长缓慢,如果患者腹壁厚,子宫增大,或超出盆腔甚至达4~5个月妊娠大小,患者仍难自己发现。因此,子宫肌瘤患者因腹部肿块就诊者少。巨大的黏膜下肌瘤脱出阴道外,患者可因外阴脱出肿物来就医。肿瘤多伴有感染坏死,近年这种患者很少见。
3、阴道溢液:子宫黏膜下肌瘤或宫颈黏膜下肌瘤均可引起白带增多。一旦肿瘤感染可有大量脓样白带,若有溃烂、坏死、出血时可有血性或脓血性有恶臭的阴道溢液。
4、压迫症状:子宫肌瘤可产生周围器官的压迫症状。子宫前壁肌瘤贴近膀胱者可产生膀胱刺激症状,表现为尿频、尿急;宫颈肌瘤向前长到相当大时,也可以引起膀胱受压而导致耻骨上部不适、尿频、尿潴留或充溢性尿失禁(overflow incontinence);巨型宫颈前唇肌瘤充满阴道压迫尿道可以产生排尿困难以至尿闭,患者可因泌尿系统症状就诊。子宫后壁肌瘤特别是峡部或宫颈后唇巨型肌瘤充满阴道内,向后压迫直肠,可产生盆腔后部坠胀,大便不畅。阔韧带肌瘤或宫颈巨型肌瘤向侧方发展嵌入盆腔内压迫输尿管使上泌尿道受阻,形成输尿管扩张甚至发生肾盂积水。由于肌瘤压迫盆腔淋巴及静脉血流受阻产生下肢水肿者少见。
5、疼痛:一般子宫肌瘤不产生疼痛症状,若出现疼痛症状多因肌瘤本身发生病理性改变或合并盆腔其他疾病所引起。
6、不孕与流产:子宫肌瘤患者多数可以受孕,妊娠直到足月。然而有些育龄妇女不孕,除肌瘤外找不到其他原因,而作肌瘤切除术后即怀孕,说明不孕与肌瘤有一定关系。肌瘤的部位、大小、数目可能对受孕与妊娠结局有一定影响。宫颈肌瘤可能影响精子进入宫腔;黏膜下肌瘤可阻碍孕卵着床;巨型原发性子宫肌瘤使宫腔变形特别是输卵管间质部被肌瘤挤压不通畅,妨碍精子通过;有人认为子宫肌瘤引起的肌壁、子宫内膜静脉充血及扩张特别是子宫内膜,其结果导致子宫内环境不利于孕卵着床或对胚胎发育供血不足而致流产。
7、贫血:子宫肌瘤的主要症状为子宫出血。由于长期月经过多或不规则出血可导致失血性贫血。临床出现不同程度的贫血症状。重度贫血多见于黏膜下肌瘤。严重贫血尤其时间较长者可致心肌营养障碍。
8、红细胞增多症:子宫肌瘤伴发红细胞增多症(erythrocytosis)者罕见。患者多无症状,主要的诊断依据是血红蛋白与红细胞计数增高,除子宫肌瘤外找不到其他引起红细胞增多症的原因,肿瘤切除后血红蛋白与红细胞均降至正常。
9、低糖血症:子宫肌瘤伴发低糖血症(hypoglycemia)亦属罕见。主要表现为空腹血糖低,意识丧失以致休克,经葡萄糖注射后症状可以完全消失。肿瘤切除后低血糖症状即完全消失。
子宫肌瘤的组织发生 子宫肌瘤的组织起源目前意见尚未一致,有人认为是由未成熟的子宫壁平滑肌细胞增生所产生,也有学者认为是发生于子宫血管壁的平滑肌组织。组织学研究发现生长时期不长的微小子宫肌瘤不但富有含肌丝的成熟平滑肌细胞,而且也发现有似孕18~20周胎儿子宫中见到的未成熟平滑肌细胞,推测人类子宫肌瘤的发生可能是来自子宫内未分化的间叶细胞,在某些病理条件下增生,分化为平滑肌细胞而形成子宫肌瘤的。
1、超声检查 目前国内B超检查较为普遍。鉴别肌瘤,准确率可达93.1%,它可显示子宫增大,形状不规则;肌瘤数目、部位、大小及肌瘤内是否均匀或液化囊变等;以及周围有否压迫其他脏器等表现。
2、探测宫腔 用探针测量宫腔,壁间肌瘤或粘膜下肌瘤常使子宫腔增大及变形,故可用子宫探针探测宫腔的大小及方向,对照双合诊所见,有助于确定包块性质,同时可了解腔内有无包块及其所在部位。但必须注意子宫腔往往迂回弯曲,或被粘膜下肌瘤阻挡,使探针不能完全探入,或为浆膜下肌瘤,宫腔往往不增大,反而造成误诊。
3、X光平片 肌瘤钙化时,表现为散在一致斑点,或壳样钙化包膜,或边缘粗糙及波浪状的蜂窝样。
4、诊断性刮宫 小的粘膜下肌瘤或是功能失调性子宫出血,子宫内膜息肉不易用双合诊查出,可用刮宫术协助诊断。如为粘膜下肌瘤,刮匙在宫腔感到有凸起面,开始高起后又滑低,或感到宫腔内有物在滑动。但刮宫可刮破瘤面引起出血、感染、坏死,甚至败血症,应严格无菌操作,动作轻柔,刮出物应送病理检查。疑为粘膜下肌瘤而诊刮仍不能明确者,可采用子宫造影术。
5、子宫输卵管造影 理想的子宫造影不但可显示粘膜下肌瘤的数目、大小,且能定位。因此,对粘膜下肌瘤的早期诊断有很大帮助,而且方法简单。有肌瘤处造影摄片显示宫腔内有充盈残缺。
6、宫腔镜检查 子宫肌瘤一般诊断不困难。通常临床遇到困难的是小型黏膜下肌瘤,诊断性刮宫往往被漏诊,而在子宫切除的术后标本中方发现有黏膜下子宫肌瘤。宫腔镜可以在直视下观察宫腔内病变性质,确定病变部位并能准确地取材活检,对小的黏膜下肌瘤也可以同时切除。
7、腹腔镜检查 随着腹腔镜技术在妇产科的广泛应用,目前腹腔镜不仅作为检查手段,而且常与手术同时进行,并日益受到重视。子宫肌瘤临床可以检查清楚一般不需要作腹腔镜检查。有些盆腔肿块有手术指征者可直接剖腹探查。偶有子宫旁发现的实性小肿块难以确定其来源与性质,而其处理方法又不同,尤其B超检查也难以确定时可作腹腔镜检查,明确诊断以便治疗,如小型浆膜下肌瘤、卵巢肿瘤、结核性附件包块等。腹腔镜应仔细地观察盆腔肌瘤大小、位置、与周围脏器的关系,需手术者便可立即进行手术治疗。因此,在决定作腹腔镜检查时须作好有可能随即手术的一切准备。
8、CT与MRI 一般不需使用此两项检查。
1、药物治疗
(1)、年轻要求保留生育功能者。生育年龄因肌瘤所致不孕或流产,药物治疗后使肌瘤萎缩促使受孕,胎儿成活。
(2)、绝经前妇女,肌瘤不很大,症状亦轻,应用药物后,使子宫萎缩绝经,肌瘤随之萎缩而免于手术。
(3)、有手术指征,但目前有禁忌症需要治疗后方可手术者。
(4)、患者合并内科、外科疾病不能胜任手术或不愿手术者。
(5)、选择药物治疗前,均宜先行诊断性刮宫做内膜活检,排除恶性变,尤对月经紊乱或经量增多者。刮宫兼有诊断及止血作用。
药物治疗的根据在于,子宫肌瘤为性激素依赖性肿瘤,故采用拮抗性激素的药物以治疗。新近应用的是暂时性抑制卵巢的药物。
2、手术治疗
正常情况下子宫动脉与输尿管交叉处位于宫颈内口旁2cm水平,但在多发性肌瘤者尤其是子宫下段、宫颈肌瘤向阔韧带内生长时,可使其解剖位置发生变化,甚至输尿管由瘤体前方或侧壁走行,故遇以上情况时,应先从阔韧带后叶寻找输尿管,沿其走行方向证实其去向,术中予以避开,以免误伤。
切除子宫:将子宫向骨盆外牵拉,用手指紧贴宫颈再次将膀胱下推至子宫颈外口下1~2cm水平,侧方推离宫颈旁1cm处,以免切开阴道前壁时损伤膀胱及输尿管;并用示指将两侧子宫骶骨韧带断端之间腹膜下疏松结缔组织推离直肠,达宫颈外口下2cm。暴露阴道后穹隆,以防切开阴道后壁时伤及直肠。用两手指触摸宫颈外口,检查游离是否充分,在宫颈周围用干纱布填围,以防阴道分泌物污染腹腔,紧贴宫颈切开阴道前或后穹隆直至见紫蓝色或咖啡色黏液流出,用两把弯血管钳钳夹阴道两侧壁组织,包括阴道动脉,再用弯组织剪沿宫颈前后唇周围阴道穹隆剪开阴道壁,直至子宫全部游离,取出子宫。
简便腹式全子宫切除术:对常规腹式全子宫切除术进行改进,具有手术简便、快速、术中出血少、损伤小、恢复快、能预防术后附件和阴道脱垂(将附件和圆韧带残端一并缝合,把附件固定在圆韧带上),伤口美观,住院时间短等优点。
小开腹子宫切除术:该术式是近年来在传统腹式子宫切除的基础上稍加改进形成的,小切口指皮肤切口(纵或横向)长度≤6cm,而筋膜切口长度大于皮肤切口,每端超过约1~3cm,子宫外置于腹壁上,用Z型宫旁组织钳切除子宫。适于患者不很胖,子宫活动良好,且≤12周妊娠,同时合并以下一条或更多条件者;阴式子宫切除在解剖上无可行性,需行附件切除。
腹腔外子宫颈锥切式子宫切除术:其优点是进一步简化了手术步骤,减小手术创伤,因保留子宫颈外环,从而保持了宫骶韧带、主韧带的功能。此法与子宫颈筋膜内全子宫切除术不同,后者是必须切断宫颈各韧带后切除子宫,损伤了盆底的正常结构,并且不能留子宫颈,而本术式不损伤盆底的正常结构,不但明显减少输尿管的损伤,也保留了阴道的完整性和后穹隆的深度,避免了传统手术阴道缩短4cm以上的现象,又能预防残端癌的发生,并达到了患者在心理和生理上需要保留子宫颈的目的。将卵巢固有韧带,圆韧带和输卵管峡部一并集束贯穿缝扎,可使附件悬吊在圆韧带残端上,避免卵巢下垂盆底而引起的慢性盆腔疼痛。采用子宫颈外环残端及其筋膜侧对侧缝合法,使两侧主韧带靠近形成桥状结构,起到悬吊宫颈及阴道,防止脱垂的作用。对子宫韧带及血管的处理较传统方法更简便、安全可靠。
经阴道全子宫切除术:阴道子宫切除术系经阴道进行,无腹腔干扰,可减少盆腹腔污染,术后病人恢复快,住院时间短。阴道手术视野小,术时所暴露的范围受到一定限制,操作不如腹式主动,易损伤膀胱、直肠和输尿管。
阴式子宫切除术新观念:传统的TVH的适应证多限于经产妇;子宫≤12孕周;子宫脱垂;无前次盆腹腔手术史;无附件病变;不需探查或切除附件者。但近来随着手术方法的改进,适宜器械的使用,手术技巧的提高及医师经验的积累,其适应证发生了明显的改变。
腹腔镜全子宫切除(laparcpiclly hysterectomy,LH)是指完全在腹腔镜下完成子宫切除,子宫从阴道或不从阴道取出,阴道残端在腹腔镜下缝合关闭。即子宫切除的全过程均在腹腔镜下完成。目前,腹腔镜子宫切除术尚不能完全替代经腹子宫切除术和阴式子宫切除术,是一种可能使大部分需子宫切除患者避免开腹的微创手术。
次全子宫切除术(subtotal hysterectomy)又名阴道上子宫切除术,即将子宫颈阴道部以上的子宫切除,根据手术途径不同分为腹式次全子宫切除术和阴式次全子宫切除术两种。此外还包括腹腔镜次全子宫切除术(laparoscopic superaccervical hysterectomy,LSH)。经腹创伤大,腹部留下瘢痕;经阴道创伤小,对腹腔干扰少,腹部不留瘢痕,但术前应做充分阴道准备,否则术后易感染。与全子宫切除相比,其优点是手术操作简单,并发症少,可以避免子宫全切术的大部分缺点。其缺点是存在子宫颈残端癌的可能性。术前应仔细检查宫颈,行细胞学检查及必要时作宫颈活检与诊断性刮宫,以预防其发生。有影响卵巢功能的问题存在。
三角形子宫次全切除术:近年来,有学者认为对于子宫良性病变,为尽少破坏盆腔解剖结构,保存较好血供,在生理和心理上对患者进行支持,提出“三角形子宫切除术”的术式,该术式采用倒三角形楔形切除宫体,保留部分宫体组织,不切断子宫动脉,术毕形成一“小子宫”的术式,可显著减少术后并发症的产生。该术式适合患子宫肌瘤的年轻患者。
筋膜内子宫切除术(intrafascial hysterecomy)是指游离子宫体,切断子宫血管后,子宫颈峡部以下的操作在子宫颈筋膜内进行的子宫切除。可以经腹式经阴道途径完成,亦可在腹腔镜下完成(即Semm术式)。腹腔镜下阴式筋膜内子宫切除术有两种术式,一种是盆腔镜筋膜内、宫颈上子宫切除术(pelviseopic classical intrafscial suprcervical hysterectomy,CISH),另一种是在腹腔镜下施行的同经腹手术术式相同的宫颈筋膜内子宫切除术(total laparoscopic intrafascial hysterectomy,TLIH)。保留了宫颈筋膜、主韧带、骶骨韧带及宫旁组织,既达到全子宫切除的目的,又有次全子宫切除的优点。由于长期以来对宫颈筋膜认识的局限性,使筋膜内子宫切除难以得到推广。通过组织学观察发现,宫颈主要由纤维结缔组织构成,仅含少量平滑肌与宫体肌肉组织相移行,界限明显。宫颈壁的纤维细胞由内向外逐渐排列紧密,染色由浅变深,其外层可见1~2mm不规则致密成纤维细胞排列,子宫和阴道筋膜实际上是延续的致密成纤维细胞形成的纤维鞘,来源于盆膈的筋膜,在宫体较薄而不明显,在宫颈周围变厚而强有力,其两翼向外增厚延续为子宫主韧带及骶骨韧带。合并慢性宫颈炎的子宫肌瘤患者不宜用此术式。
腹腔镜宫颈筋膜内子宫切除术(TLIH):也是腹腔镜下新的子宫切除术式。与CISH不同之处在于,宫颈完全被切除,阴道残端缝合在直视下进行。
宫腔镜子宫肌瘤切除术:也称经宫颈子宫肌瘤切除术(transcervical resection of myoma,TCRM)。1976年由Neuwirth和Amin首次将在泌尿外科应用的前列电切镜行子宫肌瘤切除术。如今TCRM已发展为妇科的成熟新技术。
子宫肌瘤合并妊娠 :在妊娠期若无症状,一般不需特殊处理,定期产前检查即可。若肌瘤出现红色变性,无论在妊娠期或产褥期,采用姑息治疗,不作手术,几乎都能缓解。若浆膜下肌瘤出现蒂扭转,经保守治疗无效,可手术干预。若肌瘤嵌顿于盆腔,影响妊娠继续进行,或肌瘤压迫临近器官,出现严重症状,都应手术治疗。手术时是否终止妊娠,应结合病人具体情况而定。在妊娠晚期,分娩方式宜根据肌瘤大小、部位、胎儿和母体具体情况而定。在分娩期,若因肌瘤而出现胎位异常、产力异常、压迫阻塞,或胎先露下降困难时,应及时采取剖宫产结束分娩,术中及术后应防止子宫出血。剖宫产时是否同时切除肌瘤或子宫,亦应根据肌瘤大小、部位及患者情况而定。若在阴道分娩过程中,黏膜下肌瘤排入阴道,可待胎儿娩出后经阴道切除脱出的带蒂的肌瘤,但要注意不要切破子宫壁。
定期参加妇科普查,以便早期发现,早期治疗。
更多 >>>相关文章
- +2013-12-23意外怀孕后不正当人流会导致女性受到哪些危害?
- +2019-11-10女人到中年为什么容易出现尿失禁?
- +2019-09-27痛经到底有多痛?
- +2014-08-11支原体阳性影响怀孕吗
- +2014-08-11怎样治疗女性解脲支原体感染














